A Agência Nacional de Saúde Suplementar (ANS) está retomando os estudos sobre os temas de coparticipação e franquia nos planos de saúde. Diante de uma lacuna regulatória, no dia 12 de março foi instalada a primeira reunião de Câmara Técnica para discutir com a sociedade a atualização das normas de Mecanismos Financeiros de Regulação. Foram convidados especialistas do setor e os membros da Câmara de Saúde Suplementar, além do corpo técnico da ANS, garantindo-se a pluralidade dos representantes.
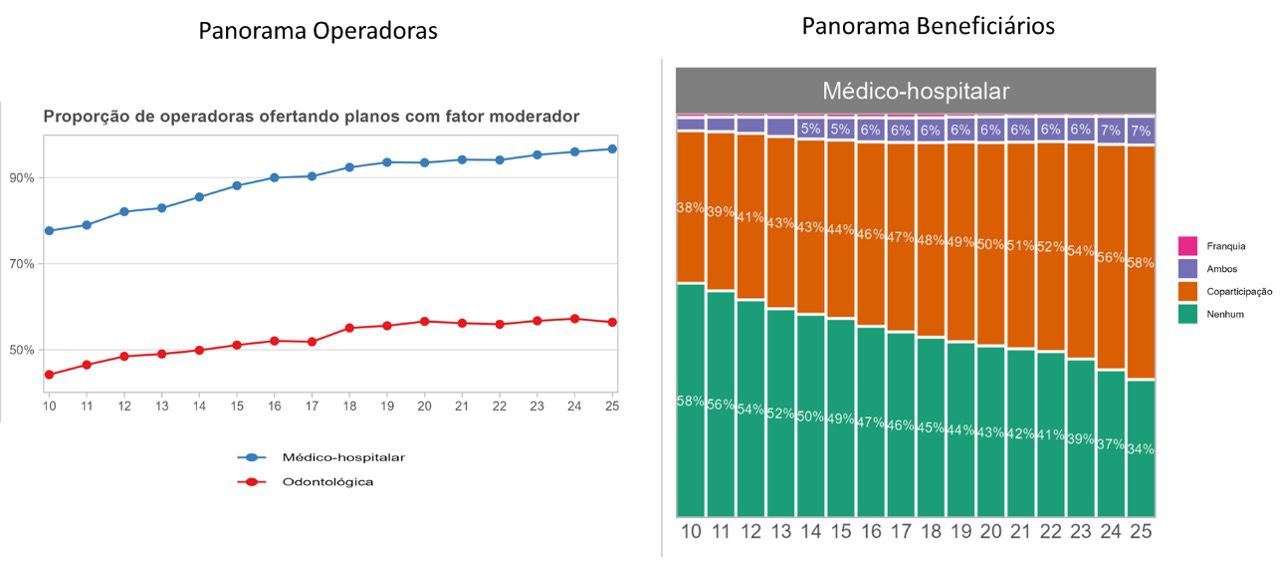
A existência de coparticipação e franquia nos planos de saúde deixou de ser marginal para se tornar dominante no mercado brasileiro. Em 2025, cerca de 66% dos beneficiários de planos médico-hospitalares já estavam vinculados a produtos com algum tipo de fator moderador, frente a 50% em 2015 e 42% em 2010. Esse avanço não apenas reflete uma mudança no desenho dos produtos, mas recoloca no centro do debate a forma como esses mecanismos devem ser estruturados para equilibrar sustentabilidade e proteção ao beneficiário.
Na economia da saúde, coparticipação e franquia são instrumentos clássicos de compartilhamento de custos (cost sharing), utilizados para regular a demanda por serviços de saúde e alinhar incentivos entre usuários, prestadores e financiadores do sistema. Ao introduzirem a participação direta do beneficiário no custo da assistência, esses mecanismos funcionam como um sinal econômico no momento da utilização dos serviços.
O fundamento teórico dessa abordagem remonta ao trabalho clássico de Kenneth Arrow, que destacou a possibilidade de ocorrência de risco moral — isto é, a tendência de maior utilização de serviços quando o usuário não percebe diretamente o custo do cuidado. A partir dessa perspectiva, instrumentos de compartilhamento de custos passaram a ser incorporados como forma de promover maior racionalidade econômica no consumo de serviços médicos.
Evidências empíricas internacionais reforçam esse entendimento. O RAND Health Insurance Experiment demonstrou que níveis mais elevados de coparticipação estão associados à redução da utilização de serviços de saúde. Ao mesmo tempo, a literatura é consistente ao apontar que o desenho desses mecanismos deve ser cuidadosamente calibrado, de modo a evitar impactos indesejados sobre o acesso a cuidados necessários, especialmente entre populações mais vulneráveis.
No Brasil, a expansão desses instrumentos também se reflete na oferta de produtos. Praticamente a totalidade das operadoras médico-hospitalares já disponibiliza ao menos um plano com fator moderador, enquanto, entre as operadoras exclusivamente odontológicas, esse percentual se aproxima de 60%. Esse movimento evidencia a consolidação desses mecanismos como parte relevante da estrutura de financiamento da saúde suplementar.
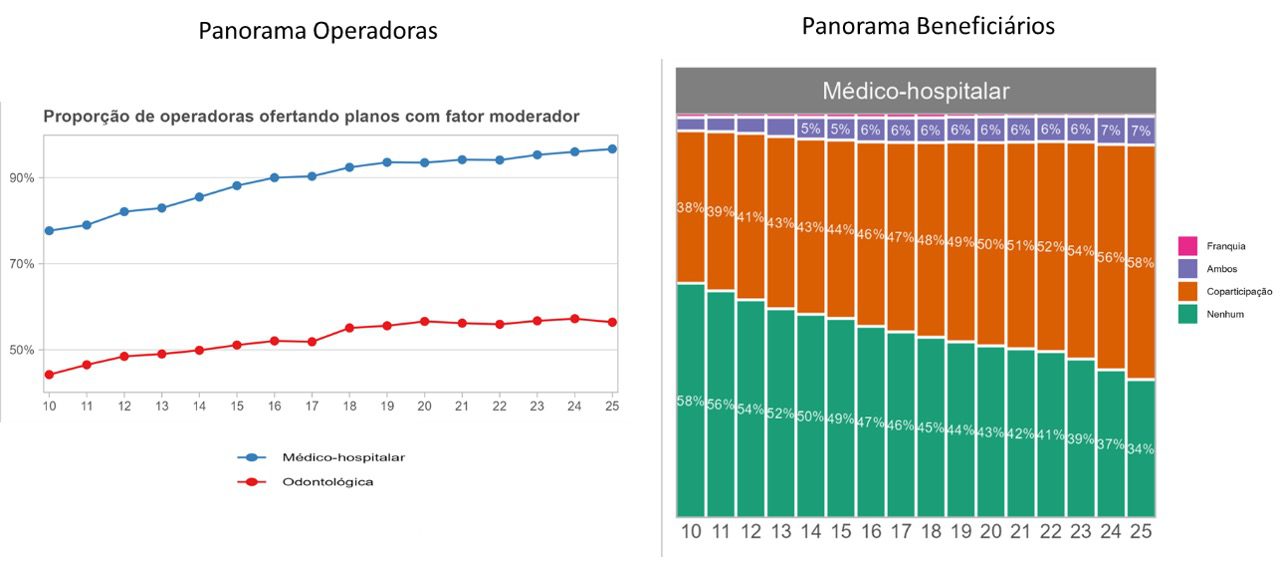
Por outro lado, a crescente diversidade de modelos — com diferentes formas de aplicação, limites e critérios — reforça a importância de parâmetros que favoreçam maior transparência, previsibilidade e compreensão por parte dos beneficiários. A forma como esses instrumentos são apresentados e aplicados passa a ser tão relevante quanto sua própria existência.
Nesse contexto, a agenda regulatória assume papel central. O tema vem sendo tratado de forma progressiva, com iniciativas voltadas ao aprofundamento técnico e à ampliação do diálogo com diferentes atores do setor. A recente instalação de Câmara Técnica para discutir a atualização das normas relacionadas aos mecanismos financeiros de regulação sinaliza a importância do tema e a busca por soluções equilibradas e sustentáveis.
O ponto central, portanto, não está na adoção desses mecanismos — já amplamente incorporados ao mercado —, mas na forma como são estruturados. Modelos que promovam proporcionalidade, clareza contratual e previsibilidade de gastos tendem a fortalecer a confiança no sistema e a contribuir para uma utilização mais consciente dos serviços de saúde.
Diante de um cenário de pressão crescente sobre os custos assistenciais, a tendência é que coparticipações e franquias continuem a desempenhar papel relevante na sustentabilidade do setor. Isso torna ainda mais relevante o aprimoramento contínuo de seu desenho, de modo a assegurar que cumpram sua função econômica sem comprometer o acesso à assistência.
O desafio colocado à saúde suplementar brasileira é, portanto, o de consolidar um modelo que combine eficiência, equilíbrio financeiro, sustentabilidade e proteção ao beneficiário. Nesse processo, a qualidade do desenho regulatório será determinante para garantir que esses instrumentos operem de forma transparente, previsível e alinhada às necessidades da população.
A notícia Coparticipação e franquia nos planos de saúde: expansão e desafios regulatórios apareceu antes em ÉTopSaber Notícias.